

前列腺穿刺活检术
目前,以PSA筛查为基础的前列腺癌早期诊断体系中,经直肠超声引导下的
系统性前列腺穿刺活检成为诊断前列腺癌的标准路径。针吸细胞学穿刺活检
和手指引导下的前列腺穿刺活检都不是前列腺穿刺活检的标准方式。
(一)穿刺指征
前列腺穿刺活检的指征存在诸多争议,主要的争议点集中在以PSA 为基础
的前列腺癌筛查上,在通过对两个大规模对照研究PLCO和 ERSPC的分析后
发现,在55到69岁男性人群中,PSA筛查可以增加前列腺癌的检出率,但
并不能增加患者前列腺癌特异的生存期和总生存期。另外一项大型的研究分
别在中位随访期为9年和13年时的数据提示, PSA筛查能够降低前列癌的死
亡率。虽然存在争议,但不可否认的是,在降低PSA筛查的力度后,前列腺
穿刺活检的数量减少的同时使高危前列腺癌的检出比例增高,但同时漏诊了
大量中危的临床可治愈的前列腺癌。前列腺穿刺活检指征的把握同样存在这
样的问题,将穿刺目标定位于高危前列腺癌人群是减少不必要穿刺的有效手
段。比如年龄大于50岁或者有家族史的人群,队列研究中对危险因素的分析
和筛选也是一种非常有效的减少不必要穿刺的手段,但对于不同危险因素在
穿刺策略制定中的权重还不清楚,有待进一步的研究。
中国前列腺癌联盟(CPCC)开展的一项前列腺穿刺活检现状调查结果显示,
我国前列腺穿刺活检患者与欧美国家相比具有PSA高、前列腺体积小、
Gleason评分高、阳性率低等特点,结合我国前列腺癌的发病特点,前列腺
穿刺活检的推荐指征是:
①直肠指检(digital rectal examination,DRE)发现前列腺可疑结
节,任何PSA值;②经直肠前列腺超声(transrectal uhrasonography,
TRUS)或MRI发现可疑病灶,任何PSA值;③PSA>10ng/ml;
④PSA 4~10ng/ml,f/t可疑或PSAD值可疑。
重复穿刺指征:当前列腺穿刺结果为阴性,但DRE、复查PSA仍提示可疑
前列腺癌时,可考虑再次行前列腺穿刺。如具有以下情况需要重复穿刺:
①首次穿刺病理发现非典型性增生或高级别PIN,尤其是多针病理结果如
上;②复查PSA>10ng/ml;③复查PSA 4~10ng/ml, f/tPSA、PSA
D值、DRE或影像学表现异常,如TRUS或MRI检查提示可疑癌灶,可
在影像融合技术下行目标点的靶向穿刺;在PSA 4~ 10ng/ml,f/tPSA
、PSAD值、DRE或影像学表现均正常的情况下,每3个月复查PSA。
如PSA连续2次>10ng/ml,或PSA速率(PSAV)>0.75ng/ (ml·年),
需要重复穿刺。
(二)前列腺穿刺的禁忌证包括:
①处于急性感染期、发热期;②有高血压危象;③处于心脏 功能不全失代
偿期;④有严重出血倾向的疾病;⑤处于糖尿病血糖不稳 定期;⑥有严重
的内、外痔,肛周或直肠病变。
(三)穿刺术前准备
1.抗凝剂的停用有心脑血管病风险、支架植入病史的长期口服抗凝或抗
血小板药物 的患者,围术期应综合评估出血风险及心脑血管疾病风险,
慎重决定相 关药物的使用。尽管有基于西方人群的前瞻性研究结果表明,
前列腺穿 刺时不停用小剂量阿司匹林并不增加严重出血的风险,但多数
学者仍建议围术期停用抗凝及抗血小板药物。阿司匹林及其他非甾体类抗
炎药穿刺前应停用3~5天,氯吡格雷应停用7天,噻氯匹定应停用14天,
双香豆素建议停用4~5天。
2.抗生素的使用经直肠穿刺需要口服或者静脉应用抗生素,喹诺酮类是首
选的药物,环丙沙星要优于氧氟沙星。但随着喹诺酮类药物耐药的增加,
近年也有AUA指南将氨基糖苷类和三代头孢类抗生素列入推荐药物。经会
阴前列腺穿刺前不需要预防性应用抗生素。
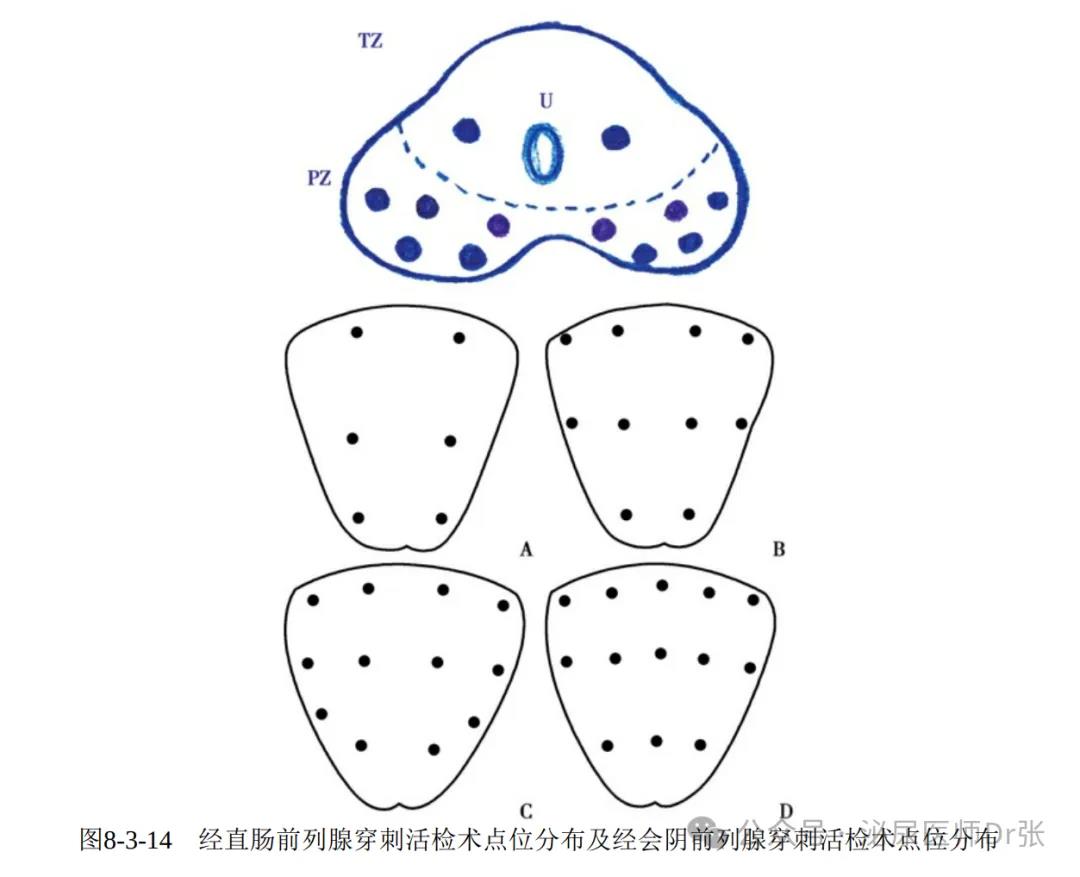
3.穿刺点位经直肠穿刺活检来源于Hodges等引于1989年提出的前列腺
6针系统穿刺法,但穿刺阳性率仅为20%~30%,已不作为初次穿刺的首
选。建 议前列腺体积为30~40ml的患者,需接受不少于8针的穿刺活
检,推荐 10~12针系统穿刺作为基线(初次)前列腺穿刺策略。
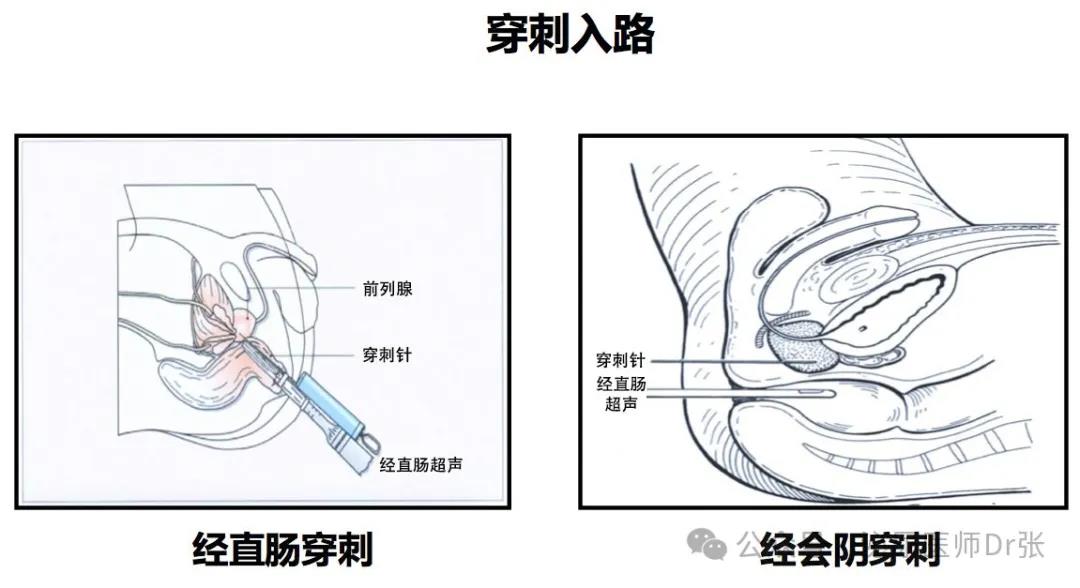
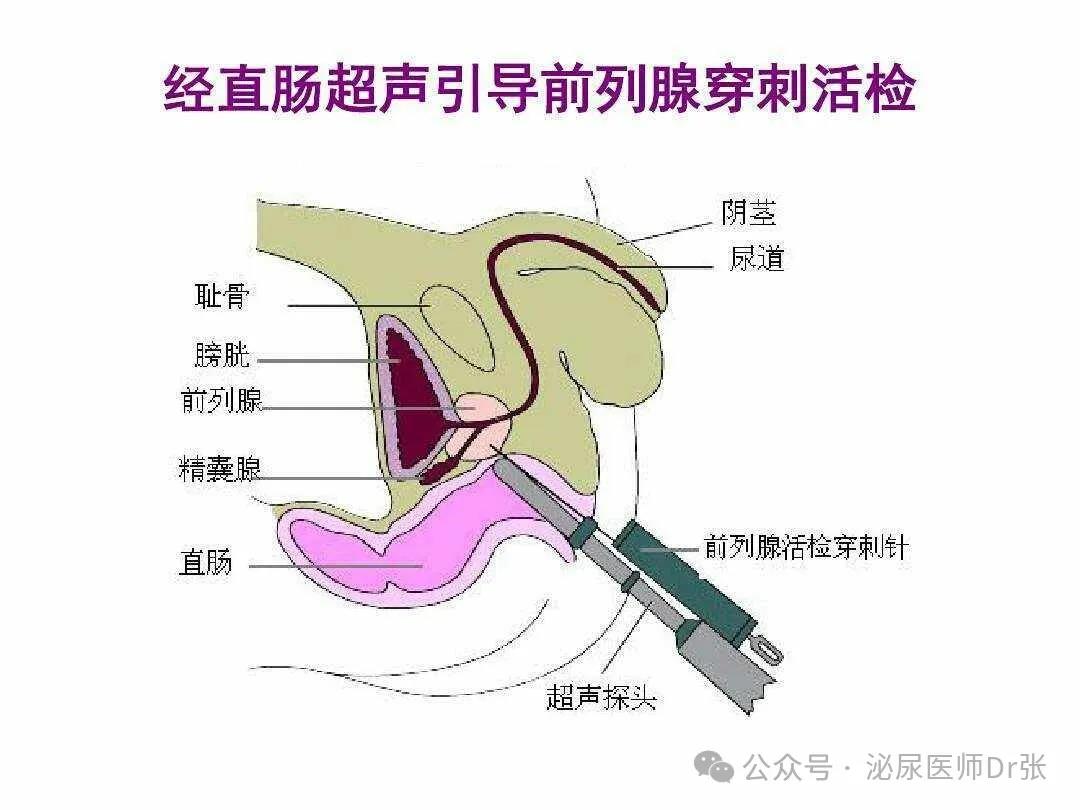
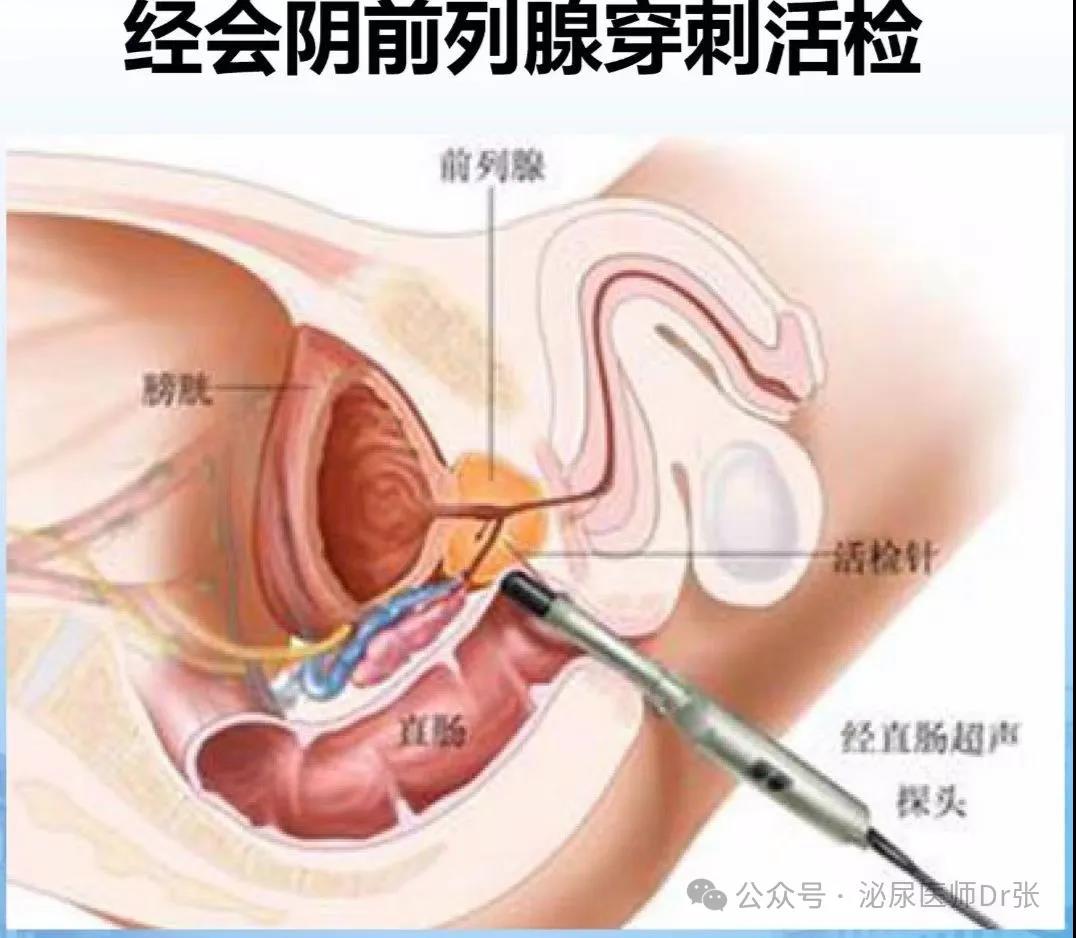
经会阴穿刺活检阳性率与经直肠穿刺类似,穿刺方式有两种,一种为不用
模板的自由手穿刺,另外一种是用模板的穿刺,两种方式具有类似的效果。
目前经会阴的穿刺没有固定的点位模式,因前列腺癌好发于前列腺的外周带,
以穿刺点分布在外周带为主的方式是目前常用的方式。
4.麻醉 经直肠和经会阴前列腺穿刺对麻醉的要求不同。通常大多数患者在
经直肠穿刺中未经麻醉也能很好耐受。超声引导下前列腺周围阻滞是经 直
肠前列腺穿刺麻醉的最优选择,其效果优于经直肠灌注局麻药物。如果是经
会阴前列腺穿刺,则需要增加对进针区域皮肤的局部麻醉,全麻也是一种选择。
(四)前列腺穿刺相关并发症及处理
前列腺穿刺的主要并发症包括感染、血精、血尿、血便、发热、尿潴留、迷
走神经反射、前列腺炎、附睾炎等。
1.血尿 血尿是经直肠前列腺穿刺的常见并发症,主要是由于穿刺针刺破尿道
或膀胱引起。穿刺术前停用抗凝血类药物,穿刺时避开尿道和膀胱减少穿刺
损伤,能够有效减少血尿的发生。严重血尿时可留置三腔导尿管牵引压迫止血。
2.血便 穿刺针损伤直肠黏膜可引起血便,血便的发生率较低,常在穿刺术后
很快消失。如术中出现直肠出血,可利用手指压迫出血点进行止血。
3.感染 前列腺穿刺术后感染的发生率为0.1%~7.0%,严重感染可导致患者死
亡。严重感染多与喹诺酮类药物耐药有关,如感染无法控制,应及时行细菌
培养并调整抗菌药物。

4.迷走神经反射 前列腺穿刺引起的患者过度紧张和不适可导致中度或严
重的血管迷走神经反射,发生率为1.4%~5.3%;主要表现为呕吐、心动
过缓和血压下降。当出现迷走神经反射时,可将患者体位调整为头低脚高
位并静脉 补液,以缓解相关症状。
(五)前列腺靶向穿刺
系统性前列腺穿刺活检具有25%~30%的漏诊率,穿刺盲区是漏诊的主
要原因。近年来,影像学技术的进步为前列腺穿刺活检提供了可疑癌灶的
空间位置靶点,其中最具代表性的影像学检查是多参数磁共振, 其对前
列腺癌诊断敏感性和特异性AUC曲线下面积可达0.97。在此基础上,基于
磁共振检查的前列腺靶向穿刺可提高总体的穿刺阳性率,特别是高级别、
临床显著性前列腺癌的穿刺阳性率,同时减少低级别、非临床型前列癌的
检出。
目前基于磁共振图像的靶向穿刺活检的方法主要有三种:磁共振引导下的
靶向穿刺、磁共振超声融合引导下的靶向穿刺、认知融合靶向穿刺。在临
床显著性前列腺癌的检出率上,三者没有明显区别,总体检出率只是磁
共振引导下的靶向穿刺高于认知融合靶向穿刺,其他任意两者比较都没有
差别。从成本来说,前两者都需要较好的硬件平台,成本较高,而后者成
本较低,但其准确度和医师的经验和操作技能密切相关。为了缩短认知融
合靶向穿刺的学习曲线,降低学习难度,也有国内学者提出了经会阴三维
定位靶向穿刺的方法和经直肠3D打印技术辅助认知融合的方法。

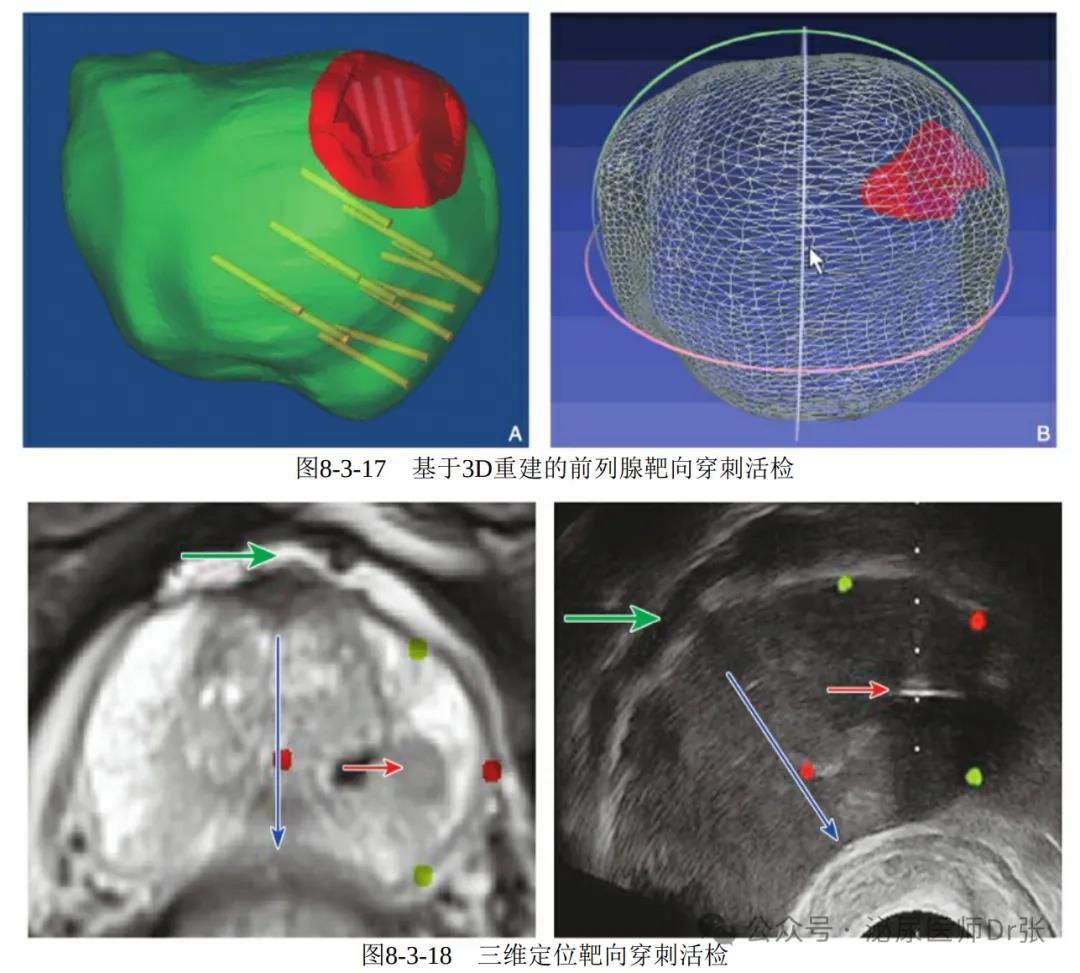
除了基于多参数磁共振的靶向穿刺外,还有诸如基于前列腺超声的组织特
征分析技术(PHS)、抗PSMA超声造影技术、人工智能超声CT 和PET-CT
等。其中人工智能超声CT是人工智能在前列腺靶向穿刺领域的成功应用案例,
该技术采用计算机辅助的人工神经网络式模块对传统的TRUS图像进行分析及
标记,可以在较少的穿刺针数基础上获得较高的穿刺阳性率。
四、临床分期及病理分期
前列腺癌的分期是前列腺临床诊疗策略制定的重要依据,推荐使用 TNM分期
(T代表肿瘤,N代表淋巴结,M代表转移),以下为2017年版的TNM分期标准。

说明:
1.侵犯前列腺尖部或者侵入(不是超过)前列腺包膜是不被认定为
T3期的,而是被认定为T2期
2.转移灶直径不大于0.2cm可以被称为pNmi,T2a to c只存在临床
T2(cT2),对病理T2来说,在 2017版的TNM分期中已经不存在,
只有pT2存在
3.当多于一处的转移存在时,那么这个就属于最高级别的分级,
(p)M1c就是转移分期里面最高级别的
采用肿瘤分级系统的目的是为了合并具有相同临床疗效的患者,这有利于对
相对同质的患者人群进行临床实验设计,对全世界不同医院获得的临床和病理
数据进行比较,以及对这些患者的治疗建议做出制定。纵观一系列的指南,
用于前列腺癌分期的2017版TNM分级法以及基于前列腺D’Amico分级系统
的EAU危险人群分级法被采用了,其中,后者是基于手术或外放射治疗后具有
类似生化复发风险的患者群而制定的。
声明:本文主要摘自《吴阶平泌尿外科学》,图片来自百度,本文只提供参考
并不构成任何投资及应用建议
上一篇: 尿结石的预防——最新的专家共识 1
下一篇: 慢性非细菌性前列腺炎/慢性盆腔疼痛综合征
地址:新乡市自由街138号 电话:0373-2061603(医务处),0373-2061512/2061660(医院办公室)
2020-2023 ©All Rights Reserved 新乡市第四人民医院
技术支持:大邦软件 豫ICP备18007107号-1

 您现在的位置:
您现在的位置: